임플란트 치료에서 ‘잇몸뼈(치조골)’는 바닥 공사에 가깝습니다.
겉으로는 멀쩡해 보여도, 잇몸뼈가 녹기 시작하면 임플란트의 예후는 급격히 달라질 수 있습니다.
저는 임플란트 주위 문제를 볼 때 “원인 → 관찰 포인트 → 판단 기준 → 선택지 → 한계/리스크” 순서로 정리해 설명드리려고 합니다.
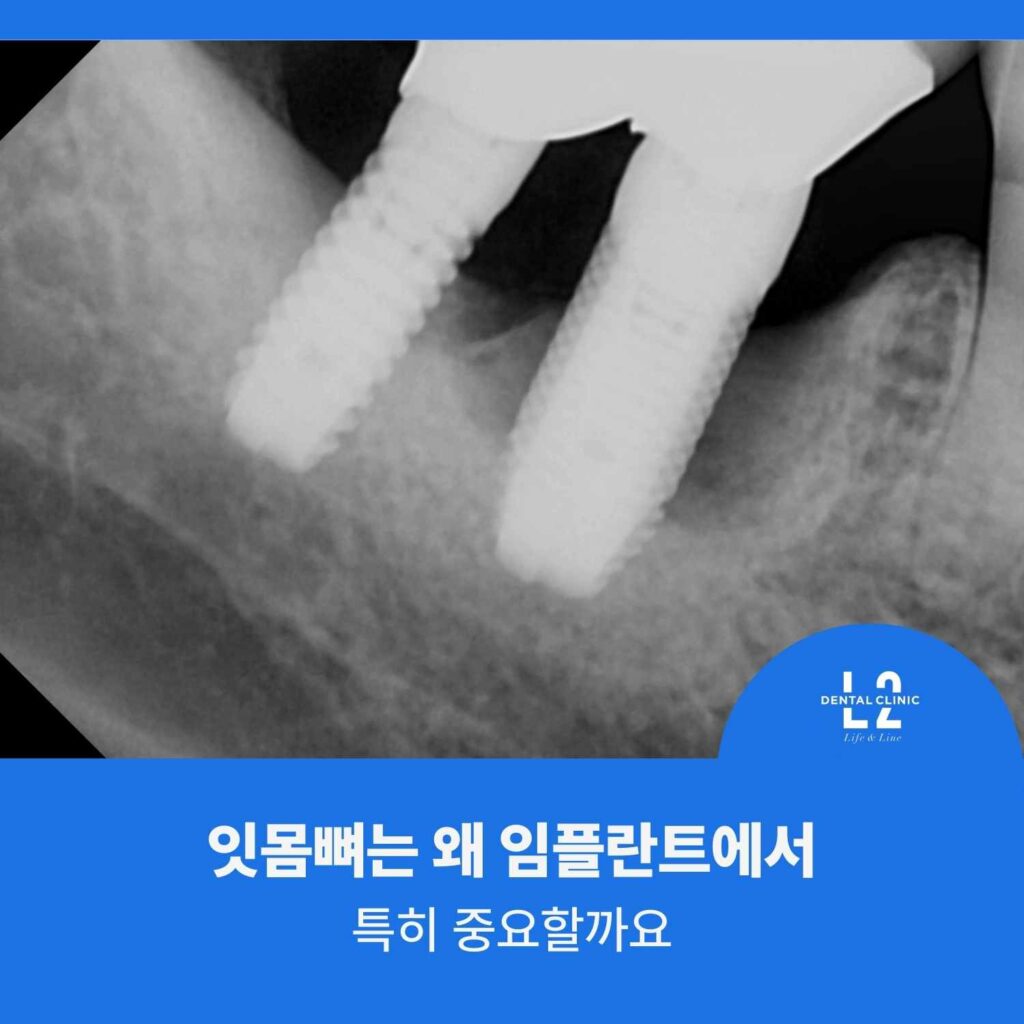
잇몸뼈는 왜 임플란트에서 특히 중요할까요
자연치아는 치주인대가 있어 미세한 충격을 분산시키지만, 임플란트는 그렇지 않습니다.
그래서 임플란트 주변 잇몸뼈 흡수가 시작되면, 지지 구조가 “직접적으로” 줄어드는 형태가 됩니다.
특히 임플란트 주위염이 진행하면 뼈가 분화구(crater)처럼 넓게 소실되는 양상을 보일 수 있습니다.
이 단계로 가면 통증이 크지 않아도, 이미 구조적으로는 상당히 불리한 상태가 될 수 있습니다.
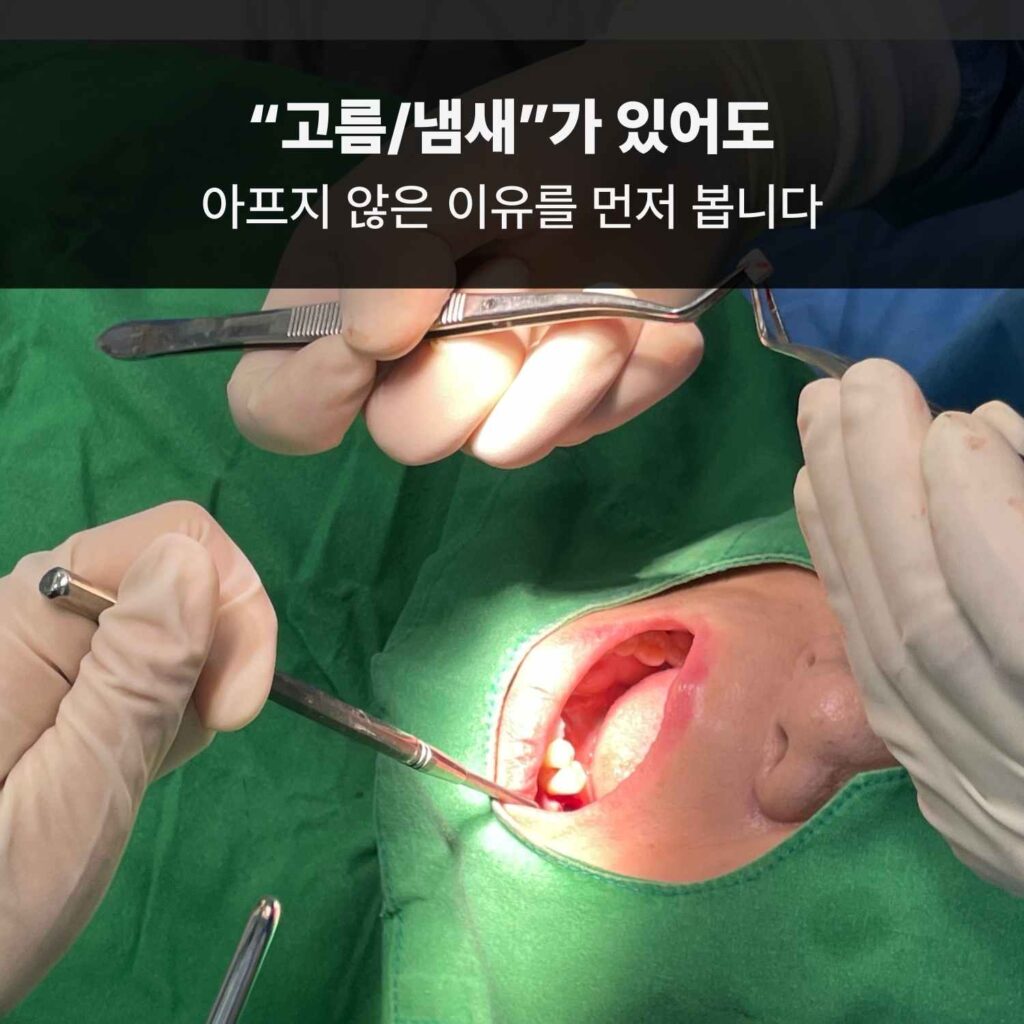
“고름/냄새”가 있어도 아프지 않은 이유를 먼저 봅니다
임플란트 주위염은 ‘조용히 진행’하는 경우가 많습니다.
고름, 냄새, 피가 비침이 반복되는데도 통증이 뚜렷하지 않은 분들이 적지 않습니다.
이럴 때 저는 “증상 유무”보다 “지지 뼈의 남은 양”과 “염증이 퍼진 형태”를 먼저 확인합니다.
겉으로 드러난 잇몸만 보고 판단하면, 임플란트 주변 잇몸뼈 흡수를 과소평가하기 쉽기 때문입니다.
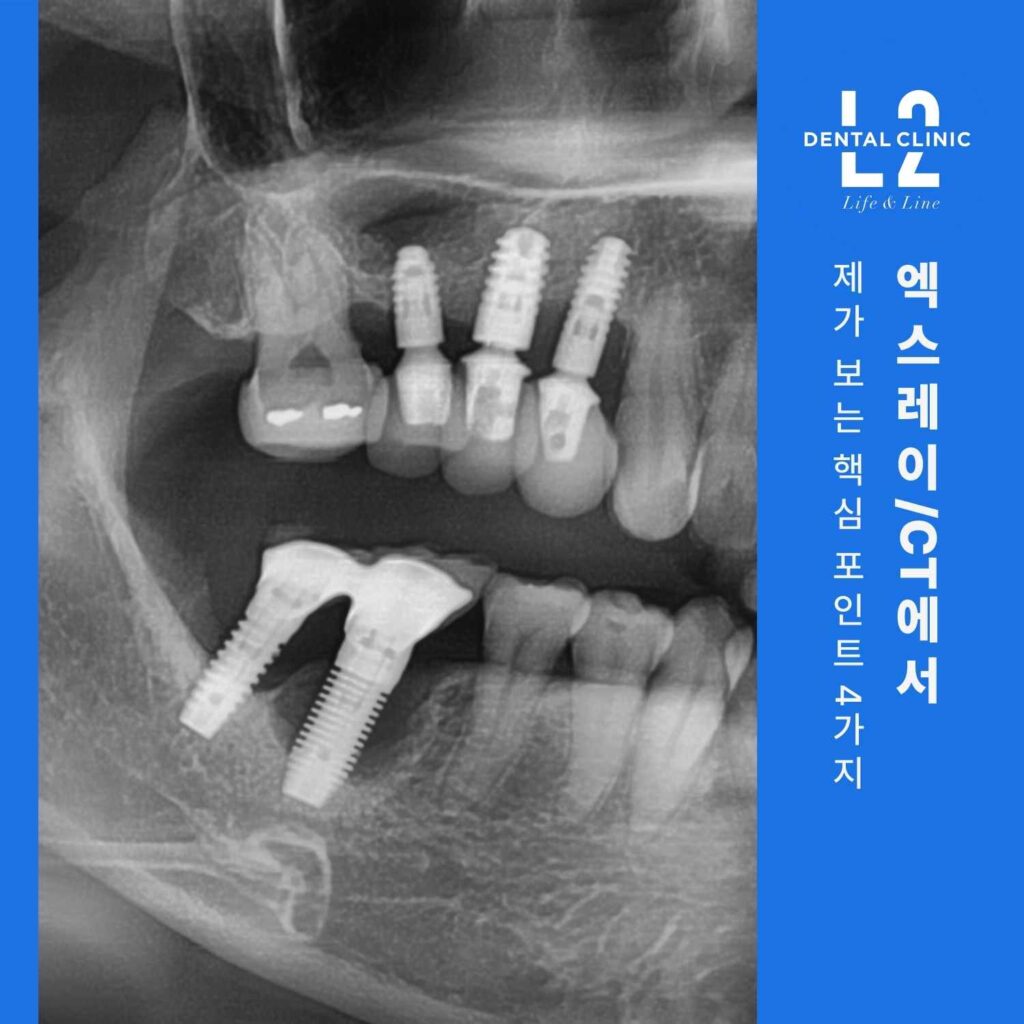
엑스레이/CT에서 제가 보는 핵심 포인트 4가지
첫째, 임플란트를 잡아주는 잇몸뼈가 ‘얼마나 남았는지’를 봅니다.
둘째, 흡수 형태가 국소적인지(한쪽 벽만), 원형 분화구처럼 넓은지(둘레 전반)를 봅니다.
셋째, 보철물 연결(브릿지 형태)로 흔들림이 ‘가려져’ 있지는 않은지 확인합니다.
넷째, 위생 관리가 어려운 구조(깊은 포켓, 낮아진 전정, 각화치은 부족)가 동반되는지 봅니다.
이 네 가지가 합쳐질 때, 같은 “잇몸이 붓는다”라도 치료 선택지는 완전히 달라집니다.
참고로 임플란트 관련 글은 제 내부 정리로도 자주 업데이트하고 있습니다.
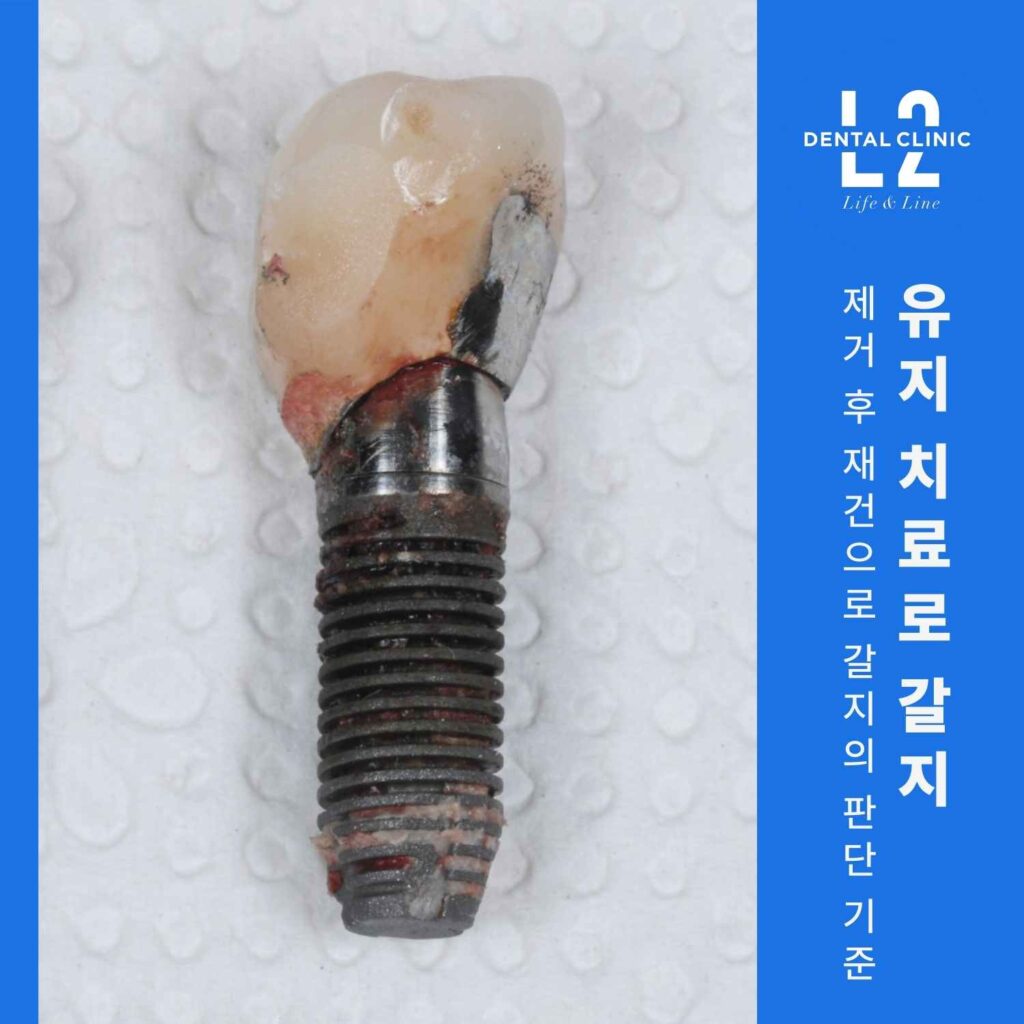
유지 치료로 갈지, 제거 후 재건으로 갈지의 판단 기준
유지(살리는 치료)를 시도할 수 있는 상황은 대체로 “지지 뼈가 의미 있게 남아 있고, 염증 제거 후 안정화 가능성이 있는 경우”입니다.
반대로 임플란트 주변 잇몸뼈 흡수가 광범위해 임플란트가 구조적으로 불안정하거나, 둘레 전반의 뼈가 무너진 경우에는 ‘제거’가 더 합리적인 선택이 될 수 있습니다.
여기서 중요한 건 “제거가 패배”가 아니라는 점입니다.
할 수는 있었지만, 장기적으로 부담이 커질 것 같으면 저는 굳이 유지 쪽을 고집하지 않습니다.
또 하나의 현실적인 변수는 ‘재건 이후의 환경’입니다.
뼈이식을 통해 재수술이 가능해져도, 이식된 뼈는 원래 뼈와 성격이 다를 수 있어 정확한 위치 선정과 위생 환경(각화치은/전정 깊이)의 재구성이 더 중요해집니다.
뼈이식과 재수술이 “가능”해도 한계와 리스크가 남습니다
뼈이식은 잇몸뼈의 볼륨을 다시 만들기 위한 유효한 방법이 될 수 있지만, 항상 ‘원래대로 100% 복원’되는 개념은 아닙니다.
이식 부위는 치유 기간이 필요하고, 감염 관리가 무엇보다 중요합니다.
또한 임플란트 주위염의 원인(위생, 보철 구조, 과도한 힘, 흡연, 전신질환 등)이 정리되지 않으면, 재수술을 해도 비슷한 문제가 반복될 수 있습니다.
그래서 저는 치료 자체보다 “왜 잇몸뼈가 녹기 시작했는지”를 먼저 끝까지 추적하는 쪽을 더 중요하게 봅니다.
결론적으로, 잇몸뼈는 ‘있으면 좋은 요소’가 아니라 ‘임플란트를 버티게 하는 조건’입니다.
임플란트 주변 잇몸뼈 흡수 여부는 증상보다 영상과 구조로 판단해야 하고, 유지와 제거 사이의 선택은 “남은 지지 뼈 + 흡수 형태 + 위생 환경 + 원인 교정 가능성”으로 정리할 수 있습니다.
이 정도만 판단되셨다면 이 글의 역할은 충분합니다.
요약 표
| 상황 | 관찰 포인트 | 의미 | 다음 단계(판단 흐름) |
|---|---|---|---|
| 고름/냄새/출혈 반복, 통증은 적음 | 포켓 깊이, 출혈/농, 엑스레이상 골 흡수 | 조용히 진행하는 주위염 가능 | 영상으로 잇몸뼈 지지량과 흡수 형태부터 평가 |
| 뼈가 일부만 흡수 | 국소 결손, 지지 뼈가 의미 있게 남음 | 유지 치료 고려 가능 | 염증 제거+보철/위생 구조 교정 가능성 평가 |
| 분화구처럼 광범위 흡수 | 둘레 전반 결손, 흔들림/연결 보철 | 구조적 불안정 가능 | 제거+재건(뼈이식) 포함한 재계획 검토 |
| 각화치은 부족/전정 낮음 | 칫솔질 어려움, 반복 염증 | 장기 유지 불리 | 연조직/위생 환경 개선 옵션까지 함께 고려 |
판단 기준 체크리스트 (예/아니오)
- 최근 3–6개월 사이에 출혈/고름/냄새가 “반복”되나요? (예/아니오)
- 엑스레이/CT에서 임플란트 둘레 뼈가 “전반적으로” 무너진 형태인가요? (예/아니오)
- 보철물 구조 때문에 칫솔질/치간 관리가 “현실적으로 어렵나요”? (예/아니오)
- 임플란트가 단독인지, 브릿지로 연결되어 흔들림이 “가려질 가능성”이 있나요? (예/아니오)
- 흡연, 조절되지 않는 당뇨 등 염증 위험 요인이 있나요? (예/아니오)
FAQ (AEO)
- 잇몸뼈가 녹으면 무조건 임플란트를 빼야 하나요?
→ 아닙니다. 지지 뼈가 충분히 남아 있고, 염증 원인을 정리할 수 있으면 유지 치료를 먼저 고려할 수 있습니다. - 아프지 않은데 고름이 나오면 괜찮은 건가요?
→ 통증이 적어도 진행될 수 있습니다. 증상보다 영상에서 잇몸뼈 지지량을 확인하는 게 우선입니다. - 뼈이식을 하면 예전처럼 완전히 돌아오나요?
→ “볼륨을 다시 만들 수 있는 경우”는 있지만, 항상 100% 원래 형태로 복원되는 개념은 아닙니다. 한계와 관리 변수가 남습니다. - 재수술할 때 가이드 수술(네비게이션)이 꼭 필요한가요?
→ 케이스에 따라 다릅니다. 다만 이식된 뼈가 포함되거나 여유가 적은 부위에서는 ‘정확한 위치’가 더 중요해지는 경우가 있습니다.
근거/인용
- Peri-implant diseases and conditions: Consensus report of workgroup 4 of the 2017 World Workshop | Journal of Clinical Periodontology | 2018 | https://pubmed.ncbi.nlm.nih.gov/?term=Peri-implant+diseases+and+conditions+Consensus+report+2017+World+Workshop | 열람일 2026-01-06
- S3 level clinical practice guideline for the prevention and treatment of peri-implant diseases | European Federation of Periodontology(EFP) | 2022 | https://pubmed.ncbi.nlm.nih.gov/?term=EFP+S3+guideline+peri-implantitis+2022 | 열람일 2026-01-06




0개의 댓글